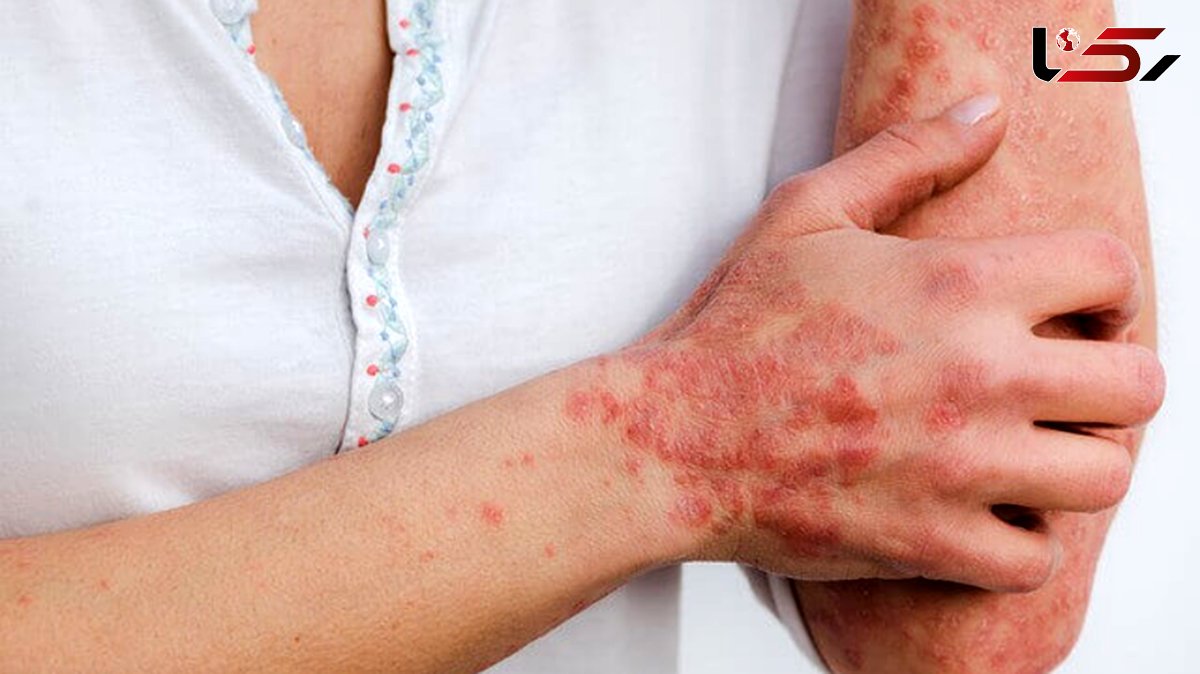
به گزارش خبرنگار رکنا، پسوریازیس (Psoriasis) یک بیماری پوستی خودایمنی و مزمن است که باعث ایجاد لکههای قرمز و پوستههای ضخیم و سفید (که به آنها پلاک گفته میشود) روی پوست میشود. این بیماری به علت سرعت زیاد تکثیر سلولهای پوستی ایجاد میشود و اغلب با التهاب همراه است. شیوع آن بیشتر در نواحی پوست سر، آرنج، زانو و کمر است. با توجه به مزمن بودن پسوریازیس، مدیریت آن شامل مصرف داروها، مراقبتهای پوستی و گاهی تغییرات سبک زندگی میشود. در ادامه به بررسی دقیقتر این بیماری میپردازیم.
پسوریازیس یک بیماری پوستی خودایمنی و مزمن است که با رشد سریع و بیش از حد سلولهای پوستی، منجر به تجمع سلولها و ایجاد ضایعات پوستی مشخصی میشود. علائم پسوریازیس بسته به نوع و شدت بیماری میتواند متفاوت باشد، اما رایجترین علائم آن عبارتاند از:
| علامت | توضیحات |
|---|---|
| ضایعات قرمز و پوستهپوسته | پلاکهای قرمز رنگی که با پوستههای نقرهای یا سفید پوشیده شدهاند، شایعترین علامت پسوریازیس هستند. این ضایعات اغلب در نواحی آرنج، زانو، کمر، و پوست سر دیده میشوند. |
| خارش و درد | ضایعات پسوریازیس ممکن است همراه با خارش، سوزش یا درد باشند، که میتواند باعث ناراحتی زیادی شود. |
| خشکی و ترک خوردگی پوست | پوست در نواحی مبتلا ممکن است به شدت خشک و ترکخورده شود و حتی گاهی دچار خونریزی شود. |
| تغییرات ناخنها | پسوریازیس میتواند روی ناخنها نیز تأثیر بگذارد. از جمله علائم آن میتوان به فرو رفتگی، ضخیم شدن یا تغییر رنگ ناخنها و حتی جدا شدن ناخن از بستر اشاره کرد. |
| درد مفاصل | در برخی موارد، پسوریازیس میتواند مفاصل را نیز تحت تأثیر قرار دهد و منجر به بیماری پسوریازیس مفصلی (آرتریت پسوریاتیک) شود که با علائمی مانند تورم، سفتی و درد مفاصل همراه است. |
| لکههای کوچک و نقطهای | نوعی از پسوریازیس به نام پسوریازیس قطرهای، با لکههای کوچک و قرمز روی پوست بهویژه روی بازوها، پاها و بالاتنه ظاهر میشود. این نوع پسوریازیس بیشتر در کودکان و جوانان مشاهده میشود. |
علائم پسوریازیس ممکن است در اثر برخی عوامل تشدید شود، از جمله استرس، عفونتها، هوای سرد و خشک، مصرف الکل، سیگار کشیدن، و مصرف برخی داروها.
اگر به پسوریازیس مشکوک هستید یا علائمی مشابه دارید، توصیه میشود به متخصص پوست مراجعه کنید تا تشخیص دقیق و درمان مناسب را دریافت کنید.
علل و عوامل خطر پسوریازیس
پسوریازیس به علت ترکیب عوامل ژنتیکی و محیطی ایجاد میشود و عوامل مختلفی میتوانند احتمال بروز آن را افزایش دهند:
عوامل ژنتیکی: پسوریازیس در خانوادهها ارثی است.
عوامل محیطی: شامل استرس، عفونتها، آسیبهای پوستی، و مصرف برخی داروها.
اختلالات سیستم ایمنی: سیستم ایمنی به اشتباه سلولهای پوستی را مورد حمله قرار میدهد.
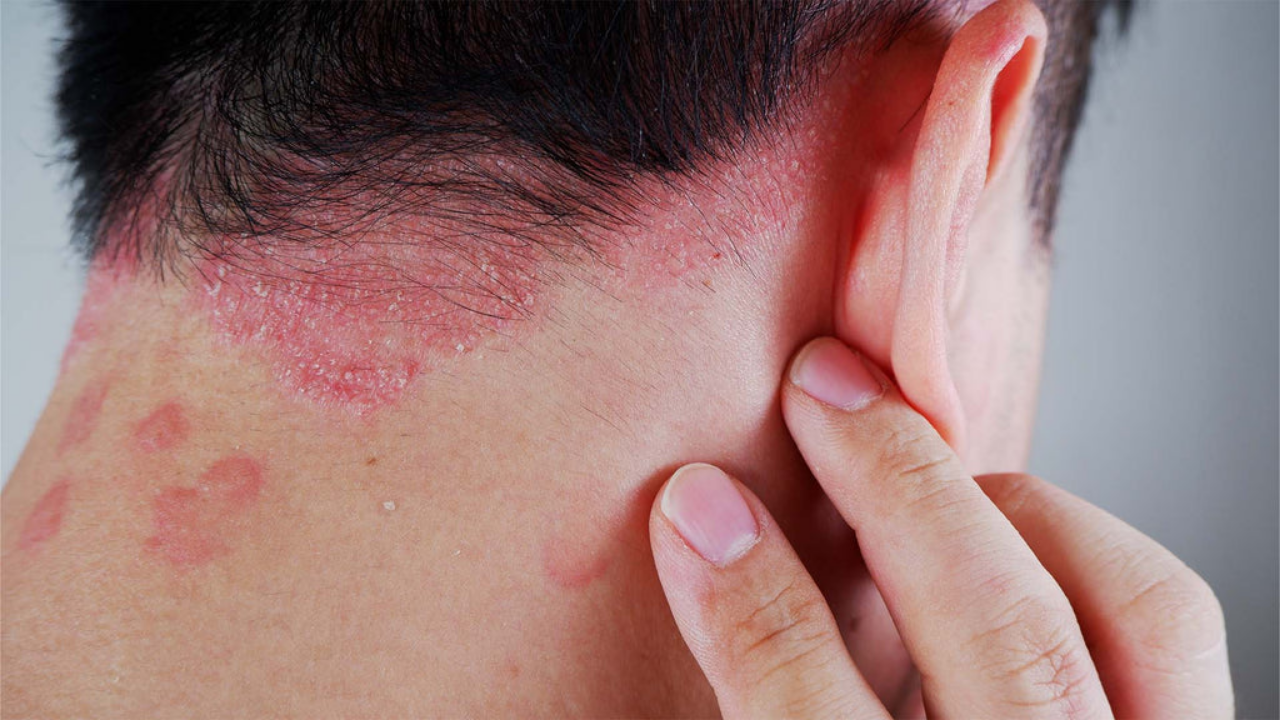
درمانهای پسوریازیس به منظور کاهش التهاب و جلوگیری از رشد بیش از حد سلولهای پوستی انجام میشود. برخی از درمانهای متداول عبارتند از:
| نوع درمان | توضیحات |
|---|---|
| داروهای موضعی | شامل کرمها و پمادهایی مانند کورتیکواستروئیدها و ویتامین D هستند که برای کاهش التهاب و پوستهریزی استفاده میشوند. |
| نوردرمانی | از نور ماورای بنفش برای کاهش علائم پسوریازیس استفاده میشود. |
| داروهای سیستمیک | داروهایی مانند متوترکسات و سیکلوسپورین برای موارد شدید تجویز میشوند. |
| بیولوژیکها | داروهای بیولوژیک که با مهار پاسخ ایمنی بدن، التهاب را کاهش میدهند، در موارد شدیدتر استفاده میشوند. |
| تغییرات سبک زندگی | کاهش استرس، داشتن رژیم غذایی متعادل و پرهیز از الکل میتواند علائم را بهبود بخشد. |
نکات مهم قبل از شروع درمان
مشورت با پزشک: انتخاب درمانهای مناسب بر اساس شدت و نوع پسوریازیس توسط پزشک ضروری است.
پرهیز از مصرف الکل و سیگار: مصرف الکل و سیگار میتواند علائم را تشدید کند.
مراقبتهای روزانه: مرطوبکنندهها و کرمهای ضدالتهاب ممکن است در بهبود پوست و کاهش خارش موثر باشند.
کنترل استرس: استرس یکی از عوامل تشدید پسوریازیس است، بنابراین کنترل آن بهویژه با روشهای تنآرامی و ورزشهای آرامشبخش میتواند کمککننده باشد.
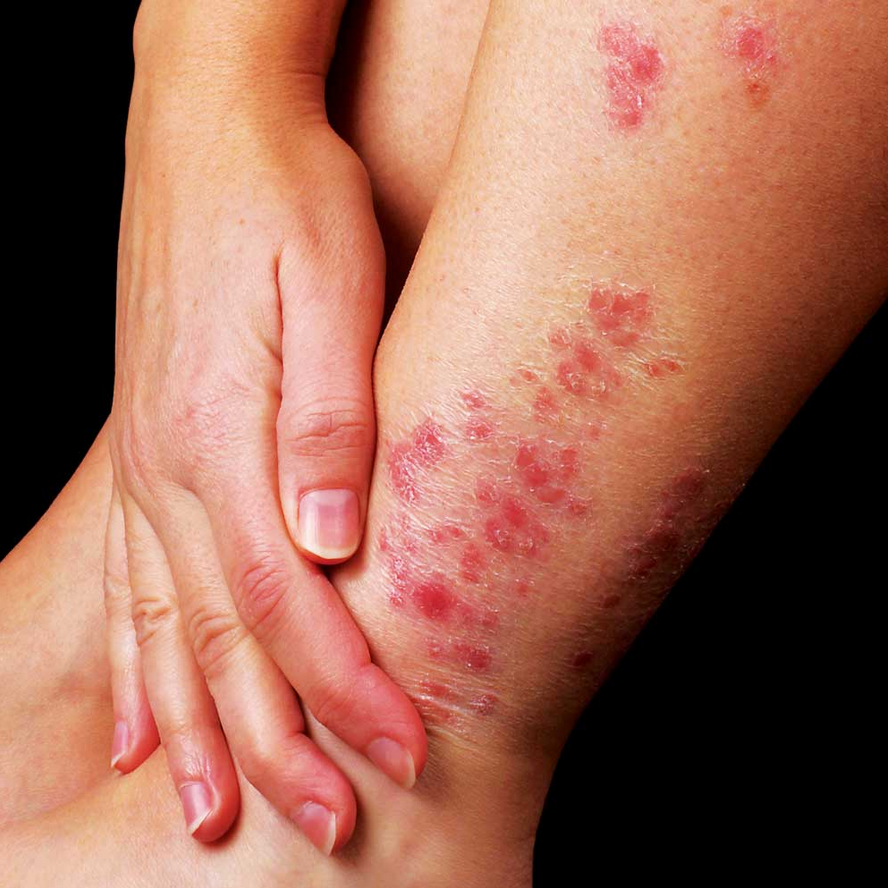
علل پسوریازیس چیست؟
علل دقیق پسوریازیس هنوز بهطور کامل مشخص نیست، اما عواملی مانند ژنتیک، التهاب، و تحریکات محیطی میتوانند در بروز آن نقش داشته باشند. برخی عوامل محرک شامل استرس، عفونتها، آسیبهای پوستی، و مصرف الکل و سیگار هستند.
علائم پسوریازیس چیست؟
علائم پسوریازیس شامل موارد زیر است:
لکههای قرمز پوستی با پوستههای نقرهای
خارش و سوزش
خشکی و ترکخوردگی پوست
تغییر در ناخنها (شامل فرورفتگی و تغییر رنگ)
التهاب مفاصل (در نوع پسوریازیس آرتروپاتیک)
انواع اصلی پسوریازیس عبارتند از:
پسوریازیس پلاکی: شایعترین نوع که با لکههای قرمز و پوستهپوسته مشخص میشود.
پسوریازیس گوتاتا: با لکههای کوچک و پراکنده که معمولاً پس از عفونتهای باکتریایی ایجاد میشود.
پسوریازیس معکوس: لکهها در مناطق چیندار پوست، مانند زیر سینه یا در کشالههای ران ظاهر میشود.
پسوریازیس پوسچولار: شامل لکههای سفید با چرک و تب است.
پسوریازیس آرتروپاتیک: که به التهاب مفاصل منجر میشود.
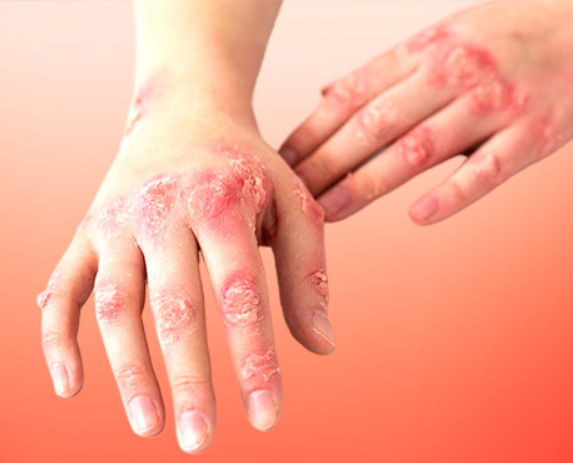
چگونه پسوریازیس تشخیص داده میشود؟
تشخیص پسوریازیس معمولاً بر اساس معاینه فیزیکی پوست و تاریخچه پزشکی بیمار انجام میشود. در بعضی موارد، پزشک ممکن است نمونهبرداری از پوست (بیوپسی) انجام دهد تا از وجود پسوریازیس اطمینان حاصل کند.
درمان پسوریازیس بسته به شدت و نوع آن متفاوت است و شامل:
درمانهای موضعی: کرمها و پمادهای ضد التهاب و استروئیدی.
درمانهای نوری: نور درمانی با UVB یا PUVA.
داروهای سیستمیک: داروهایی که به صورت خوراکی یا تزریقی مصرف میشوند و بر کل بدن تاثیر میگذارند.
داروهای بیولوژیک: داروهایی که به طور خاص سیستم ایمنی را هدف قرار میدهند.
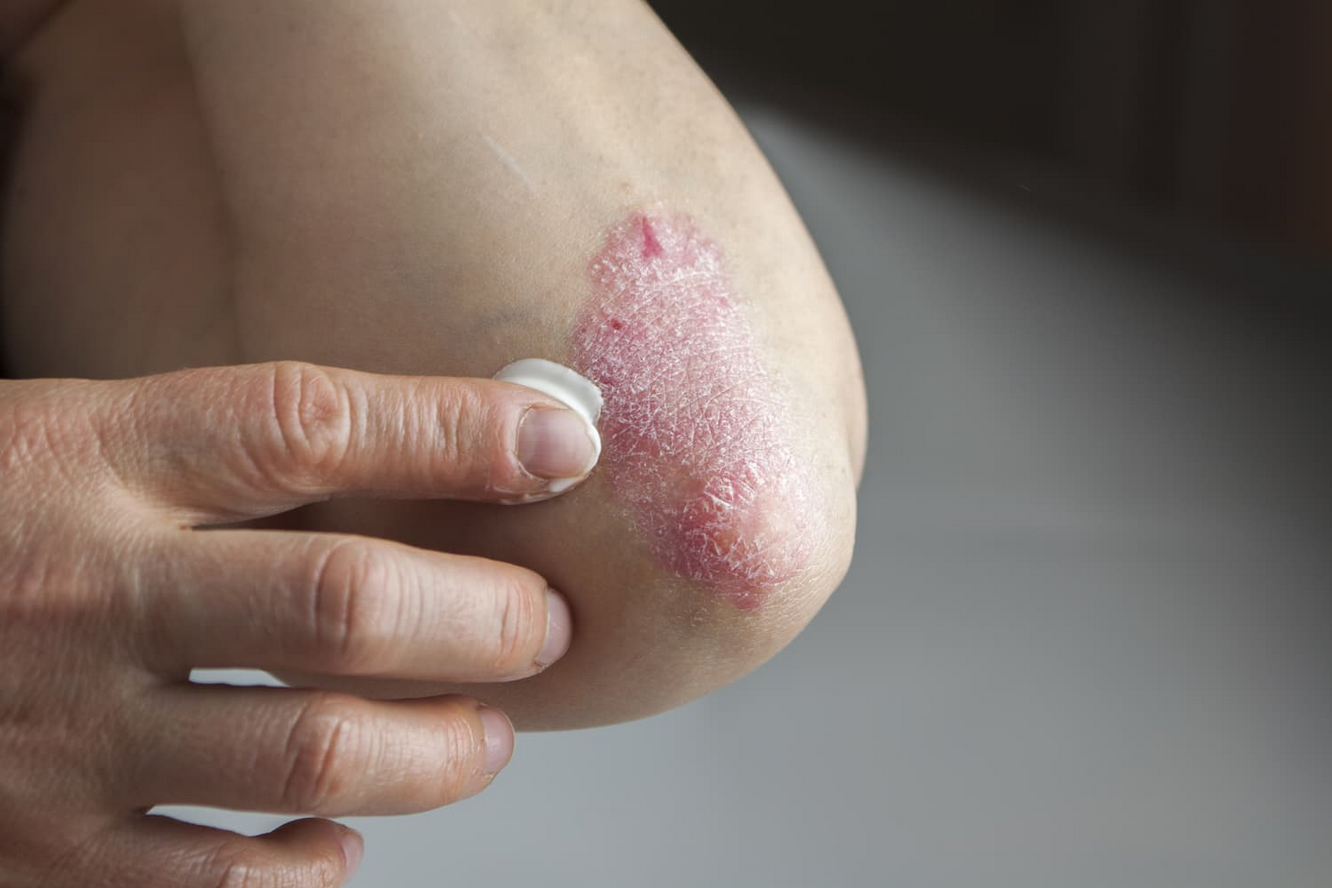
پسوریازیس یک بیماری مزمن است و در حال حاضر درمان قطعی ندارد، اما با مدیریت مناسب میتوان علائم آن را کنترل کرد و بهبود بخشید.
آیا پسوریازیس مسری است؟
خیر، پسوریازیس مسری نیست و از فردی به فرد دیگر منتقل نمیشود.
چگونه میتوانم به مدیریت پسوریازیس کمک کنم؟
برای مدیریت پسوریازیس میتوانید:
از استرس دوری کنید.
رژیم غذایی سالم و متوازن داشته باشید.
از مصرف الکل و سیگار خودداری کنید.
از درمانهای موضعی و سیستمیک که پزشک تجویز کرده است، استفاده کنید.
پوست خود را مرطوب نگه دارید.
بله، پسوریازیس میتواند تأثیرات عاطفی و اجتماعی قابل توجهی داشته باشد. بسیاری از افراد مبتلا به این بیماری ممکن است احساس خجالت، افسردگی یا اضطراب کنند. مشاوره و حمایت اجتماعی میتواند در این زمینه مفید باشد.
با آگاهی از این نکات، میتوانید بهتر با پسوریازیس کنار بیایید و به بهبود کیفیت زندگی خود کمک کنید. اگر سوالات بیشتری دارید، بهتر است با پزشک یا متخصص پوست مشورت کنید.